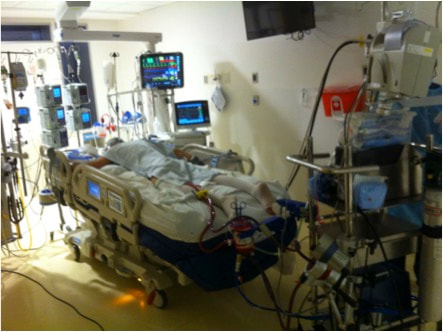
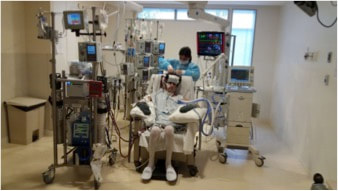
¿Qué es la debilidad muscular en UCI?
Definición
La debilidad muscular adquirida en las unidades de cuidados intensivos es una complicación frecuente en los pacientes críticos. Afecta al 70% de los pacientes sépticos, al 100% de los pacientes con falla orgánica múltiple y entre el 25 a 60% pacientes en UCI por más de 7 días.
Se asocia a prolongación tiempos de ventilación mecánica y de estadía hospitalaria, a aumento de la mortalidad intra y extra-hospitalaria, y al desarrollo de discapacidades crónicas.
Clínicamente se caracteriza por debilidad muscular severa de predominio distal y de extremidades superiores por sobre las extremidades inferiores. Existe disminución de reflejos profundos. Afecta también la musculatura respiratoria (diafragma y músculos intercostales) dificultando la salida del apoyo ventilatorio. El compromiso de los músculos faciales es poco frecuente.
Evaluación del paciente
La forma de evaluar al paciente es mediante la evaluación de la fuerza muscular en distintos grupos musculares mediante una escala de debilidad muscular denominada MRC (del inglés Medical Research Council). En esta escala se otorga un puntaje de 0 si no existe contracción muscular hasta 5 si existe fuerza normal. Los estudios muestran claramente que a menor puntaje de MRC mayor es la mortalidad de los pacientes en la UCI.
Cuando estudiamos los músculos y nervios que inervan dichos músculos en estos pacientes descubrimos que la enfermedad no afecta sólo a los músculos (miopatía), sino también a los nervios (neuropatía). Por lo anterior, la recuperación funcional de estos pacientes es compleja, ya que requiere no sólo la regeneración muscular, sino también, la recuperación del daño nervioso. A veces en algunos pacientes además de la evaluación clínica de la fuerza, realizamos estudios electrofisiológicos de “conducción nerviosa” y daño muscular, o incluso biopsias musculares. Estos estudios permiten saber la magnitud y características predominantes del daño, pero en general se reservan para pacientes que presentan una recuperación lenta o atípica.
Existen ciertos factores de riesgo conocidos para desarrollar esta condición, entre estos están:
El paciente crítico está expuesto en general a varios de estos factores de riesgo, y además a otros como reposo prolongado, ventilación mecánica con atrofia de músculos respiratorios, disfunción de órganos, sepsis, hipoxemia y toxicidad asociada a drogas, entre otros.
El clínico siempre debe considerar otras condiciones o causas que expliquen la debilidad muscular de su paciente, diferente a la debilidad muscular propia del paciente críticamente enfermo. Entre las causas a descartar están los trastornos hidroelectrolíticos, el uso de ciertos medicamentos, la presencia de enfermedades neuromusculares primarias, entre otras.
Mecanismos de daño
Los mecanismos que generan disfunción muscular con múltiples y no todos están comprendidos aún, por lo que se encuentran en investigación. Sabemos que estos pacientes presentan un acentuado aumento de la destrucción muscular (catabolismo) y una significativa disminución en su capacidad de construcción de musculatura (síntesis).
¿Qué hace que se activen los mecanismos de destrucción muscular y se frene la construcción muscular?
No lo sabemos con exactitud, probablemente confluyen una serie de mecanismos que actúan en forma sinérgica. Entre estos mecanismos podemos destacar.
1. Inflamación: Los mediadores inflamatorios que se liberan a la circulación producto de la enfermedad de base que trajo al paciente a la UCI afectan a todo el organismo a distancia. Es decir, un paciente puede ingresar a la UCI por ejemplo por una infección grave a la piel del brazo (celulitis). Esta infección y la respuesta que monta el paciente para defenderse de dicha infección pueden liberar una inmensa cantidad de mediadores que ya no sólo actúan a nivel local (en el brazo), sino que empiezan a afectar a todo el cuerpo, produciendo por ejemplo disfunción renal, cardiaca, caída de la presión arterial, entre otros, lo que en medicina denominados falla orgánica múltiple.
El músculo, que es órgano más grande del cuerpo también se ve afectado por esta respuesta inflamatoria, la que genera cambios en el comportamiento de las células musculares tanto a nivel de membrana como en el metabolismo celular.
2. Alteraciones eléctricas: La contracción muscular se produce normalmente por cambios eléctricos en la membrana de la célula muscular (potencial de membrana). Los pacientes graves que desarrollan debilidad muscular asociada a UCI presentan alteraciones en su membrana que alteran su carga eléctrica o bien su capacidad de modificar su carga.
3. Alteraciones micro-vasculares: La sangre que llega a los músculos por capilares pequeños se ve afectada por daño de estos vasos, por lo que existen zonas musculares que no reciben los nutrientes suficientes.
4. Alteraciones metabólicas y energéticas: Las células musculares se ven afectadas en su capacidad de producir la energía suficiente para generar la contracción muscular. Esta disfunción es por la afectación que sufren ciertas partes de la célula de realizar estas funciones (mitocondria).
5. Estrés oxidativo: Sin duda las células musculares de estos pacientes reciben y generan compuestos inestables llamados radicales libres que dañan las estructuras celulares musculares (membrana y organelos) .
Independiente de estos mecanismos u otros es importante reconocer que en la actualidad no tenemos tratamientos disponibles que bloqueen o permitan modular alguno de estos eventos en forma significativa.
Pronóstico
Como señalamos anteriormente, la presencia de debilidad muscular en el paciente grave se asocia a prolongación del tiempo en UCI y a mayor mortalidad. La recuperación puede tardar semanas para casos moderados, meses para casos severos, pero incluso puede persistir por años o no recuperar completamente en casos severos. En general estos pacientes sufren un impacto sustancial en su calidad de vida por meses y requieren invertir significativamente en todos los aspectos de su rehabilitación.
Tratamiento
A la fecha no tenemos tratamientos específicos para estos pacientes.
Respecto de los tratamientos farmacológicos se han intentado diferentes aproximaciones con anabólicos (oxandrolona), hormona del crecimiento, b-bloqueo (propranolol), inmunoglobulinas y glutamina. Ninguna de estas intervenciones a mejorado la fuerza, estadía o sobrevida del paciente.
Sólo el control glicémico estricto, evitando los episodios de hiperglicemia propios del paciente grave, ha mostrado disminuir la intensidad del daño muscular y mejorar la fuerza a largo plazo.
Existe esperanza en el tratamiento con combinación de medicamentos basados en dosis altas de vitaminas, antioxidantes, y ciertos suplementos nutricionales.
Sin embargo, como unidades de pacientes críticos tenemos otras herramientas diferentes a la farmacológica, que si han mostrado un impacto positivo en estos pacientes, que es la rehabilitación precoz multimodal. En este sentido, toda unidad de de pacientes críticos debiese protocolizar su atención en este sentido. Son deseables protocolos que permitan ordenar y cuantificar el impacto de la atención sobre el paciente, entre estos protocolos de evaluación y rehabilitación motora, de sedación y delirio, y de liberación de la ventilación mecánica.
La aplicación de procesos de evaluación funcional precoz y de implementación de estrategias de rehabilitación motora pasivas y activas, sumado a terapias de electroestimulación, han mostrado mejorar la funcionalidad a corto y mediano plazo, disminuir los tiempos de ventilación mecánica y de estadía hospitalaria.
Es clave para estos pacientes evitar los insultos extras que la UCI puede suponer para el paciente como son el edema por exceso de volumen, la postración excesiva, la aparición de delirio, la hiperglicemia, el uso excesivo de drogas que se asocien a disfunción muscular y la aparición de re- infecciones.
La debilidad muscular adquirida en las unidades de cuidados intensivos es una complicación frecuente en los pacientes críticos. Afecta al 70% de los pacientes sépticos, al 100% de los pacientes con falla orgánica múltiple y entre el 25 a 60% pacientes en UCI por más de 7 días.
Se asocia a prolongación tiempos de ventilación mecánica y de estadía hospitalaria, a aumento de la mortalidad intra y extra-hospitalaria, y al desarrollo de discapacidades crónicas.
Clínicamente se caracteriza por debilidad muscular severa de predominio distal y de extremidades superiores por sobre las extremidades inferiores. Existe disminución de reflejos profundos. Afecta también la musculatura respiratoria (diafragma y músculos intercostales) dificultando la salida del apoyo ventilatorio. El compromiso de los músculos faciales es poco frecuente.
Evaluación del paciente
La forma de evaluar al paciente es mediante la evaluación de la fuerza muscular en distintos grupos musculares mediante una escala de debilidad muscular denominada MRC (del inglés Medical Research Council). En esta escala se otorga un puntaje de 0 si no existe contracción muscular hasta 5 si existe fuerza normal. Los estudios muestran claramente que a menor puntaje de MRC mayor es la mortalidad de los pacientes en la UCI.
Cuando estudiamos los músculos y nervios que inervan dichos músculos en estos pacientes descubrimos que la enfermedad no afecta sólo a los músculos (miopatía), sino también a los nervios (neuropatía). Por lo anterior, la recuperación funcional de estos pacientes es compleja, ya que requiere no sólo la regeneración muscular, sino también, la recuperación del daño nervioso. A veces en algunos pacientes además de la evaluación clínica de la fuerza, realizamos estudios electrofisiológicos de “conducción nerviosa” y daño muscular, o incluso biopsias musculares. Estos estudios permiten saber la magnitud y características predominantes del daño, pero en general se reservan para pacientes que presentan una recuperación lenta o atípica.
Existen ciertos factores de riesgo conocidos para desarrollar esta condición, entre estos están:
- Presencia de inflamación persistente
- Presencia de falla orgánica múltiple
- Sexo femenino
- Severidad de la enfermedad
- Duración de la disfunción de órganos
- Hiperglicemia
- Uso de nutrición parenteral
- Bajos niveles de albúmina sérica
- Duración de estadía en UCI
- Uso de drogas vasoactivas
- Uso de corticoides sistémicos en altas dosis
- Uso de Bloqueadores neuromusculares
El paciente crítico está expuesto en general a varios de estos factores de riesgo, y además a otros como reposo prolongado, ventilación mecánica con atrofia de músculos respiratorios, disfunción de órganos, sepsis, hipoxemia y toxicidad asociada a drogas, entre otros.
El clínico siempre debe considerar otras condiciones o causas que expliquen la debilidad muscular de su paciente, diferente a la debilidad muscular propia del paciente críticamente enfermo. Entre las causas a descartar están los trastornos hidroelectrolíticos, el uso de ciertos medicamentos, la presencia de enfermedades neuromusculares primarias, entre otras.
Mecanismos de daño
Los mecanismos que generan disfunción muscular con múltiples y no todos están comprendidos aún, por lo que se encuentran en investigación. Sabemos que estos pacientes presentan un acentuado aumento de la destrucción muscular (catabolismo) y una significativa disminución en su capacidad de construcción de musculatura (síntesis).
¿Qué hace que se activen los mecanismos de destrucción muscular y se frene la construcción muscular?
No lo sabemos con exactitud, probablemente confluyen una serie de mecanismos que actúan en forma sinérgica. Entre estos mecanismos podemos destacar.
1. Inflamación: Los mediadores inflamatorios que se liberan a la circulación producto de la enfermedad de base que trajo al paciente a la UCI afectan a todo el organismo a distancia. Es decir, un paciente puede ingresar a la UCI por ejemplo por una infección grave a la piel del brazo (celulitis). Esta infección y la respuesta que monta el paciente para defenderse de dicha infección pueden liberar una inmensa cantidad de mediadores que ya no sólo actúan a nivel local (en el brazo), sino que empiezan a afectar a todo el cuerpo, produciendo por ejemplo disfunción renal, cardiaca, caída de la presión arterial, entre otros, lo que en medicina denominados falla orgánica múltiple.
El músculo, que es órgano más grande del cuerpo también se ve afectado por esta respuesta inflamatoria, la que genera cambios en el comportamiento de las células musculares tanto a nivel de membrana como en el metabolismo celular.
2. Alteraciones eléctricas: La contracción muscular se produce normalmente por cambios eléctricos en la membrana de la célula muscular (potencial de membrana). Los pacientes graves que desarrollan debilidad muscular asociada a UCI presentan alteraciones en su membrana que alteran su carga eléctrica o bien su capacidad de modificar su carga.
3. Alteraciones micro-vasculares: La sangre que llega a los músculos por capilares pequeños se ve afectada por daño de estos vasos, por lo que existen zonas musculares que no reciben los nutrientes suficientes.
4. Alteraciones metabólicas y energéticas: Las células musculares se ven afectadas en su capacidad de producir la energía suficiente para generar la contracción muscular. Esta disfunción es por la afectación que sufren ciertas partes de la célula de realizar estas funciones (mitocondria).
5. Estrés oxidativo: Sin duda las células musculares de estos pacientes reciben y generan compuestos inestables llamados radicales libres que dañan las estructuras celulares musculares (membrana y organelos) .
Independiente de estos mecanismos u otros es importante reconocer que en la actualidad no tenemos tratamientos disponibles que bloqueen o permitan modular alguno de estos eventos en forma significativa.
Pronóstico
Como señalamos anteriormente, la presencia de debilidad muscular en el paciente grave se asocia a prolongación del tiempo en UCI y a mayor mortalidad. La recuperación puede tardar semanas para casos moderados, meses para casos severos, pero incluso puede persistir por años o no recuperar completamente en casos severos. En general estos pacientes sufren un impacto sustancial en su calidad de vida por meses y requieren invertir significativamente en todos los aspectos de su rehabilitación.
Tratamiento
A la fecha no tenemos tratamientos específicos para estos pacientes.
Respecto de los tratamientos farmacológicos se han intentado diferentes aproximaciones con anabólicos (oxandrolona), hormona del crecimiento, b-bloqueo (propranolol), inmunoglobulinas y glutamina. Ninguna de estas intervenciones a mejorado la fuerza, estadía o sobrevida del paciente.
Sólo el control glicémico estricto, evitando los episodios de hiperglicemia propios del paciente grave, ha mostrado disminuir la intensidad del daño muscular y mejorar la fuerza a largo plazo.
Existe esperanza en el tratamiento con combinación de medicamentos basados en dosis altas de vitaminas, antioxidantes, y ciertos suplementos nutricionales.
Sin embargo, como unidades de pacientes críticos tenemos otras herramientas diferentes a la farmacológica, que si han mostrado un impacto positivo en estos pacientes, que es la rehabilitación precoz multimodal. En este sentido, toda unidad de de pacientes críticos debiese protocolizar su atención en este sentido. Son deseables protocolos que permitan ordenar y cuantificar el impacto de la atención sobre el paciente, entre estos protocolos de evaluación y rehabilitación motora, de sedación y delirio, y de liberación de la ventilación mecánica.
La aplicación de procesos de evaluación funcional precoz y de implementación de estrategias de rehabilitación motora pasivas y activas, sumado a terapias de electroestimulación, han mostrado mejorar la funcionalidad a corto y mediano plazo, disminuir los tiempos de ventilación mecánica y de estadía hospitalaria.
Es clave para estos pacientes evitar los insultos extras que la UCI puede suponer para el paciente como son el edema por exceso de volumen, la postración excesiva, la aparición de delirio, la hiperglicemia, el uso excesivo de drogas que se asocien a disfunción muscular y la aparición de re- infecciones.